La perte des dents naturelles est un phénomène qui touche de nombreuses personnes au cours de leur vie. Bien que souvent associée au vieillissement, cette problématique peut survenir à tout âge et résulte de diverses causes. Comprendre ces facteurs est essentiel pour maintenir une bonne santé bucco-dentaire et prévenir la perte prématurée des dents. Des affections courantes aux conditions médicales plus complexes, les raisons de l’édentement sont multiples et méritent une attention particulière.
Carie dentaire avancée et ses mécanismes de destruction
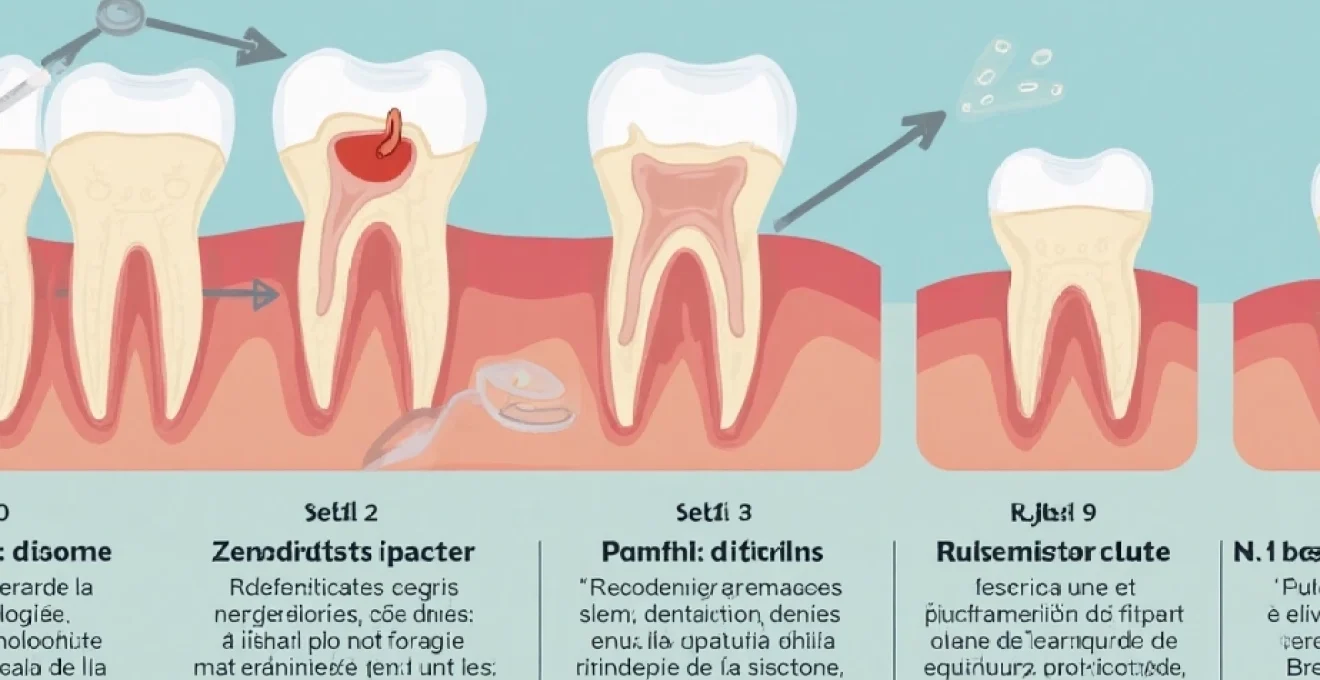
La carie dentaire est l’une des principales causes de perte dentaire. Cette affection, bien que commune, peut avoir des conséquences graves si elle n’est pas traitée à temps. La progression d’une carie peut mener à la destruction complète de la dent, nécessitant son extraction.
Processus de déminéralisation de l’émail par les bactéries cariogènes
Le processus de déminéralisation de l’émail dentaire est le point de départ de la carie. Les bactéries présentes dans la plaque dentaire se nourrissent des sucres contenus dans notre alimentation et produisent des acides. Ces acides attaquent l’émail, le composant le plus dur de notre corps, en dissolvant progressivement les minéraux qui le constituent. Ce phénomène, appelé déminéralisation , fragilise la structure de la dent.
La salive joue un rôle crucial dans la protection contre ce processus. Elle contient des minéraux qui peuvent remplacer ceux perdus par l’émail, dans un processus appelé reminéralisation . Cependant, lorsque l’équilibre entre déminéralisation et reminéralisation est rompu, la carie se développe.
Progression de la carie de l’émail à la dentine et à la pulpe
Une fois que la carie a percé l’émail, elle progresse plus rapidement dans la dentine, la couche sous-jacente plus tendre. La dentine contient des tubules microscopiques qui permettent à la carie de s’étendre plus facilement. À ce stade, vous pouvez ressentir une sensibilité accrue au chaud, au froid ou au sucre.
Si la carie n’est toujours pas traitée, elle atteindra éventuellement la pulpe, le centre nerveux de la dent. L’infection de la pulpe peut causer une douleur intense et nécessiter un traitement de canal ou, dans les cas les plus graves, l’extraction de la dent.
Complications des caries non traitées menant à la perte dentaire
Les caries non traitées peuvent entraîner des complications sérieuses. Une infection peut se développer, formant un abcès dentaire. Cet abcès peut non seulement être extrêmement douloureux, mais aussi mettre en danger la santé générale si l’infection se propage.
Dans certains cas, la destruction est si avancée que la dent ne peut plus être sauvée. L’extraction devient alors la seule option, entraînant la perte définitive de la dent naturelle. C’est pourquoi il est crucial de traiter les caries dès leur apparition pour éviter ces conséquences irréversibles.
La prévention et le traitement précoce des caries sont essentiels pour éviter la perte dentaire. Un suivi régulier chez votre dentiste peut faire toute la différence.
Parodontite chronique et dégradation des tissus de soutien
La parodontite chronique est une autre cause majeure de perte dentaire chez les adultes. Cette maladie inflammatoire affecte les tissus qui soutiennent et entourent les dents, notamment les gencives, le ligament parodontal et l’os alvéolaire.
Rôle du biofilm bactérien dans l’inflammation gingivale
Le biofilm bactérien, communément appelé plaque dentaire, joue un rôle central dans le développement de la parodontite. Ce mince film de bactéries s’accumule constamment sur les dents et le long de la ligne gingivale. Lorsqu’il n’est pas éliminé régulièrement par un brossage efficace et l’utilisation de fil dentaire, il peut provoquer une inflammation des gencives, connue sous le nom de gingivite.
La gingivite se caractérise par des gencives rouges, gonflées et qui saignent facilement lors du brossage. À ce stade, l’inflammation est réversible avec une bonne hygiène bucco-dentaire et des soins professionnels. Cependant, si elle n’est pas traitée, elle peut évoluer vers une parodontite.
Destruction progressive du ligament alvéolo-dentaire
Lorsque la parodontite s’installe, l’inflammation s’étend plus profondément dans les tissus. Le ligament alvéolo-dentaire, qui relie la dent à l’os alvéolaire, commence à se dégrader. Ce ligament joue un rôle crucial dans le maintien de la dent en place et dans l’absorption des forces masticatoires.
La destruction du ligament alvéolo-dentaire crée des poches parodontales , des espaces entre la dent et la gencive où les bactéries peuvent proliférer. Ces poches s’approfondissent au fil du temps, rendant le nettoyage de plus en plus difficile et accélérant la progression de la maladie.
Résorption osseuse et mobilité dentaire accrue
À mesure que la parodontite progresse, l’os alvéolaire qui soutient les dents commence à se résorber. Cette perte osseuse est irréversible et peut avoir des conséquences graves sur la stabilité des dents. Vous pouvez remarquer une mobilité dentaire accrue, un signe que les structures de soutien sont compromises.
Dans les cas avancés, la perte osseuse peut être si importante que les dents deviennent extrêmement mobiles et finissent par tomber d’elles-mêmes ou nécessitent une extraction. C’est pourquoi un diagnostic précoce et un traitement approprié de la parodontite sont essentiels pour prévenir la perte dentaire.
- Brossage biquotidien avec une technique adaptée
- Utilisation quotidienne du fil dentaire
- Visites régulières chez le dentiste pour des nettoyages professionnels
- Arrêt du tabac, facteur aggravant de la parodontite
Traumatismes dentaires aigus et chroniques
Les traumatismes dentaires, qu’ils soient aigus ou chroniques, représentent une cause significative de perte dentaire. Ces traumatismes peuvent survenir à tout âge et dans diverses situations, allant des accidents de la vie quotidienne aux blessures sportives.
Fractures coronaires et radiculaires compromettant la viabilité dentaire
Les fractures dentaires sont parmi les traumatismes les plus courants. Elles peuvent affecter la couronne (partie visible de la dent) ou la racine, voire les deux. Les fractures coronaires peuvent être superficielles, n’affectant que l’émail, ou plus profondes, atteignant la dentine ou même la pulpe.
Les fractures radiculaires sont souvent plus complexes à traiter. Elles peuvent se produire à différents niveaux de la racine et compromettre sérieusement la viabilité de la dent. Dans certains cas, notamment lorsque la fracture est située près du collet dentaire, l’extraction peut être la seule option viable.
Luxations et avulsions traumatiques des dents
Les luxations dentaires se produisent lorsqu’un choc déplace la dent de sa position normale dans l’alvéole. Ce déplacement peut être partiel (subluxation) ou complet (luxation). Dans les cas les plus graves, la dent peut être complètement expulsée de son alvéole, une situation appelée avulsion .
Le pronostic d’une dent luxée ou avulsée dépend de plusieurs facteurs, notamment le temps écoulé avant la réimplantation et les conditions de conservation de la dent. Une intervention rapide et appropriée peut souvent sauver la dent, mais dans certains cas, la perte est inévitable.
En cas d’avulsion dentaire, conservez la dent dans du lait ou de la salive et consultez un dentiste immédiatement. Chaque minute compte pour sauver la dent.
Bruxisme et usure occlusale excessive
Le bruxisme, caractérisé par le grincement ou le serrement des dents, est un exemple de traumatisme chronique pouvant mener à la perte dentaire. Ce trouble, souvent lié au stress ou à des problèmes d’occlusion, peut causer une usure excessive des dents.
L’usure occlusale due au bruxisme peut entraîner :
- Une diminution de la hauteur des dents
- Une sensibilité dentaire accrue
- Des fissures ou fractures de l’émail
- Des problèmes articulaires temporo-mandibulaires
À long terme, cette usure peut compromettre l’intégrité structurelle des dents, les rendant plus susceptibles aux fractures et aux infections. Dans les cas sévères, elle peut mener à la perte de dents. Le port d’une gouttière nocturne et la gestion du stress sont souvent recommandés pour prévenir ces complications.
Pathologies systémiques affectant la santé bucco-dentaire
Certaines maladies systémiques peuvent avoir un impact significatif sur la santé bucco-dentaire, augmentant le risque de perte dentaire. Ces pathologies affectent non seulement les dents elles-mêmes, mais aussi les tissus de soutien et la capacité de l’organisme à lutter contre les infections.
Impact du diabète sur la parodontite et la perte osseuse
Le diabète, en particulier lorsqu’il est mal contrôlé, peut avoir des conséquences graves sur la santé bucco-dentaire. Les personnes diabétiques sont plus susceptibles de développer une parodontite, et cette maladie tend à être plus sévère et à progresser plus rapidement chez elles.
Le diabète affecte la santé bucco-dentaire de plusieurs façons :
- Diminution de la capacité de l’organisme à lutter contre les infections
- Altération de la cicatrisation des tissus
- Augmentation de la glycémie favorisant la croissance bactérienne
- Modification de la composition salivaire
Ces facteurs combinés peuvent accélérer la perte osseuse et augmenter le risque de perte dentaire. Un contrôle glycémique rigoureux et une hygiène bucco-dentaire impeccable sont essentiels pour les personnes diabétiques afin de préserver leur santé dentaire.
Effets de l’ostéoporose sur la densité osseuse alvéolaire
L’ostéoporose, caractérisée par une diminution de la densité osseuse, peut affecter tous les os du corps, y compris les mâchoires. Cette maladie peut avoir un impact direct sur la santé dentaire en réduisant la densité de l’os alvéolaire qui soutient les dents.
Les effets de l’ostéoporose sur la santé bucco-dentaire incluent :
- Une réduction de la masse osseuse des mâchoires
- Une augmentation du risque de fracture mandibulaire
- Une accélération de la perte osseuse en cas de parodontite
- Un risque accru de perte dentaire
Il est important pour les personnes atteintes d’ostéoporose de maintenir une excellente hygiène bucco-dentaire et de suivre régulièrement des examens dentaires pour détecter et traiter précocement tout problème.
Conséquences bucco-dentaires des traitements anticancéreux
Les traitements anticancéreux, notamment la chimiothérapie et la radiothérapie de la tête et du cou, peuvent avoir des effets secondaires importants sur la santé bucco-dentaire. Ces traitements peuvent affecter directement les tissus buccaux et modifier la composition salivaire, augmentant ainsi le risque de complications dentaires.
Parmi les effets secondaires bucco-dentaires des traitements anticancéreux, on trouve :
- La xérostomie (sécheresse buccale)
- Un risque accru de caries dentaires
- Une altération du goût
- Une augmentation du risque d’infections buccales
- L’ostéoradionécrose (mort osseuse due à la radiothérapie)
Ces complications peuvent à long terme contribuer à la perte dentaire. Une prise en charge bucco-dentaire spécifique avant, pendant et après les traitements anticancéreux est cruciale pour minimiser ces risques.
Facteurs génétiques et congénitaux prédisposant à l’édentement
Certains facteurs génétiques et congénitaux peuvent prédisposer un individu à l’édentement. Ces conditions, souvent présentes dès la naissance ou se manifestant tôt dans la vie, peuvent affecter le développement dentaire ou la structure même des dents.
Agénésies dentaires et oligodontie
L’agénésie dentaire est l’absence congénitale d’une ou plusieurs dents. Lorsque cette absence concerne six dents ou plus (à l’exception des troisièmes molaires), on parle d’oligodontie. Ces conditions sont généralement d’origine génétique et peuvent être associées à divers syndromes.
Les conséquences de l’agénésie dentaire et de l’oligodontie incluent :
- Des problèmes esthétiques
- Des difficultés de mastication
La prise en charge de ces conditions nécessite souvent une approche multidisciplinaire, impliquant orthodontistes, chirurgiens maxillo-faciaux et prothésistes pour restaurer la fonction et l’esthétique.
Dysplasies ectodermiques et anomalies de structure dentaire
Les dysplasies ectodermiques sont un groupe de maladies génétiques affectant le développement des tissus d’origine ectodermique, dont les dents. Ces conditions peuvent entraîner diverses anomalies dentaires, augmentant le risque de perte dentaire précoce.
Parmi les manifestations bucco-dentaires des dysplasies ectodermiques, on trouve :
- L’hypodontie (absence de quelques dents)
- L’anodontie (absence totale de dents)
- Des anomalies de forme des dents (dents coniques)
- Une hypoplasie de l’émail
Ces anomalies structurelles rendent les dents plus vulnérables aux caries et aux fractures, augmentant ainsi le risque de perte dentaire. Une prise en charge précoce et un suivi régulier sont essentiels pour préserver la dentition chez les personnes atteintes de dysplasies ectodermiques.
Prédisposition génétique à la parodontite agressive
La parodontite agressive est une forme sévère et rapidement progressive de maladie parodontale, souvent associée à une prédisposition génétique. Cette condition peut entraîner une perte osseuse rapide et une perte dentaire précoce, parfois même chez les adolescents et les jeunes adultes.
Les caractéristiques de la parodontite agressive incluent :
- Une apparition précoce (généralement avant 35 ans)
- Une progression rapide de la perte d’attache et de la destruction osseuse
- Une tendance familiale
- Une absence de corrélation entre la quantité de plaque et la sévérité de la maladie
Les personnes présentant une prédisposition génétique à la parodontite agressive nécessitent une surveillance étroite et une prise en charge parodontale intensive. Un dépistage précoce, des examens réguliers et un traitement agressif sont essentiels pour prévenir la perte dentaire chez ces patients à haut risque.
La connaissance de votre historique familial en matière de santé bucco-dentaire peut être cruciale. Si des membres de votre famille ont souffert de perte dentaire précoce, informez-en votre dentiste pour une surveillance adaptée.